Le syndrome de Korsakoff demeure l’un des troubles neurologiques les plus méconnus hors des cercles médicaux spécialisés, bien qu’il affecte gravement la mémoire et la qualité de vie des patients. Principalement lié à l’alcoolisme chronique et à une carence sévère en vitamine B1 (ou thiamine), ce syndrome se distingue par son caractère chronique et ses séquelles durables. Pourtant, ce trouble complexe toujours actuel puise ses racines dans une histoire médicale vieille de plus d’un siècle, associant deux syndromes souvent confondus : l’encéphalopathie de Wernicke et le syndrome de Korsakoff, formant un continuum pathologique appelé syndrome de Wernicke-Korsakoff.
La reconnaissance rapide de ces troubles et leur diagnostic précoce peuvent modifier de manière cruciale le pronostic et la qualité de vie des personnes concernées. À l’heure où la consommation excessive d’alcool demeure un enjeu majeur de santé publique en France et ailleurs, ce syndrome met en lumière l’importance d’une approche intégrée, alliant prévention, prise en charge médicale et soutien des proches. Découvrir les mécanismes précis de ces troubles, les symptômes à surveiller, ainsi que les avancées thérapeutiques inspire une meilleure compréhension. C’est aussi un appel à dépasser la stigmatisation liée à cette maladie, en valorisant le rôle essentiel des familles et des professionnels de santé dans l’accompagnement quotidien.
Lire également : Comment perdre du poids avec une montre connectée ?
Comprendre le syndrome de Korsakoff : définition, histoire et distinction avec l’encéphalopathie de Wernicke
Le syndrome de Korsakoff est un trouble neurologique caractérisé par une amnésie sévère, principalement une amnésie antérograde qui empêche de former de nouveaux souvenirs. Cette pathologie touche essentiellement les capacités mnésiques, créant une altération durable et souvent irréversible de la mémoire. Nommé d’après le psychiatre russe Sergei Korsakoff, qui a décrit ce syndrome au XIXe siècle, il résulte d’une carence prolongée en vitamine B1 (thiamine).
Souvent associé à l’encéphalopathie de Wernicke, un état aigu provoquant une confusion, un nystagmus ou des troubles oculomoteurs, le syndrome de Korsakoff survient lorsque l’encéphalopathie n’a pas été traitée rapidement ou que la carence en thiamine persiste. Alors que la phase de Wernicke est en général réversible avec un traitement adapté, le syndrome de Korsakoff correspond à une phase chronique marquée par des lésions cérébrales permanentes dans certaines zones clés du cerveau.
A lire en complément : Fumeur occasionnel ou gros fumeur : trouvez votre cigarette électronique !
Syndrome de Korsakoff : stade chronique, troubles de la mémoire irréversibles.
Encéphalopathie de Wernicke : stade aigu, souvent réversible si rapidement traité.
Syndrome de Wernicke-Korsakoff : terme regroupant les deux phases de la maladie.
Cette distinction est capitale car elle conditionne la prise en charge et la prévention des séquelles sévères.
Différences clés entre encéphalopathie de Wernicke et syndrome de Korsakoff
L’encéphalopathie de Wernicke se manifeste par des troubles neurologiques aigus et réactionnels. Elle survient rapidement, souvent à cause d’une carence sévère en thiamine liée à l’alcoolisme ou une dénutrition. Les symptômes comprennent :
Confusion mentale et état d’ébriété chronique sans lien direct avec la consommation récente d’alcool.
Ataxie — difficulté à coordonner ses mouvements.
Phénomènes oculomoteurs — paralysie oculaire et nystagmus.
Si elle est traitée rapidement par une injection de vitamine B1, elle peut être entièrement réversible. En revanche, sans intervention rapide, elle évolue vers le syndrome de Korsakoff, caractérisé par des troubles mnésiques marqués et lésions cérébrales irréversibles.
Aspect | Encéphalopathie de Wernicke | Syndrome de Korsakoff |
|---|---|---|
Type de pathologie | Aiguë, réversible | Chronique, irréversible |
Symptômes principaux | Confusion, troubles oculaires, ataxie | Amnésie antérograde, fabulation, désorientation |
Traitement efficace | Supplémentation immédiate en thiamine | Rééducation et gestion de la mémoire |
Origine | Carence soudaine en vitamine B1 | Carence prolongée et lésions cérébrales |
Il est important de comprendre que le syndrome de Wernicke-Korsakoff constitue un continuum; la rapidité du diagnostic et de la prise en charge permet souvent d’éviter le développement des formes les plus sévères.
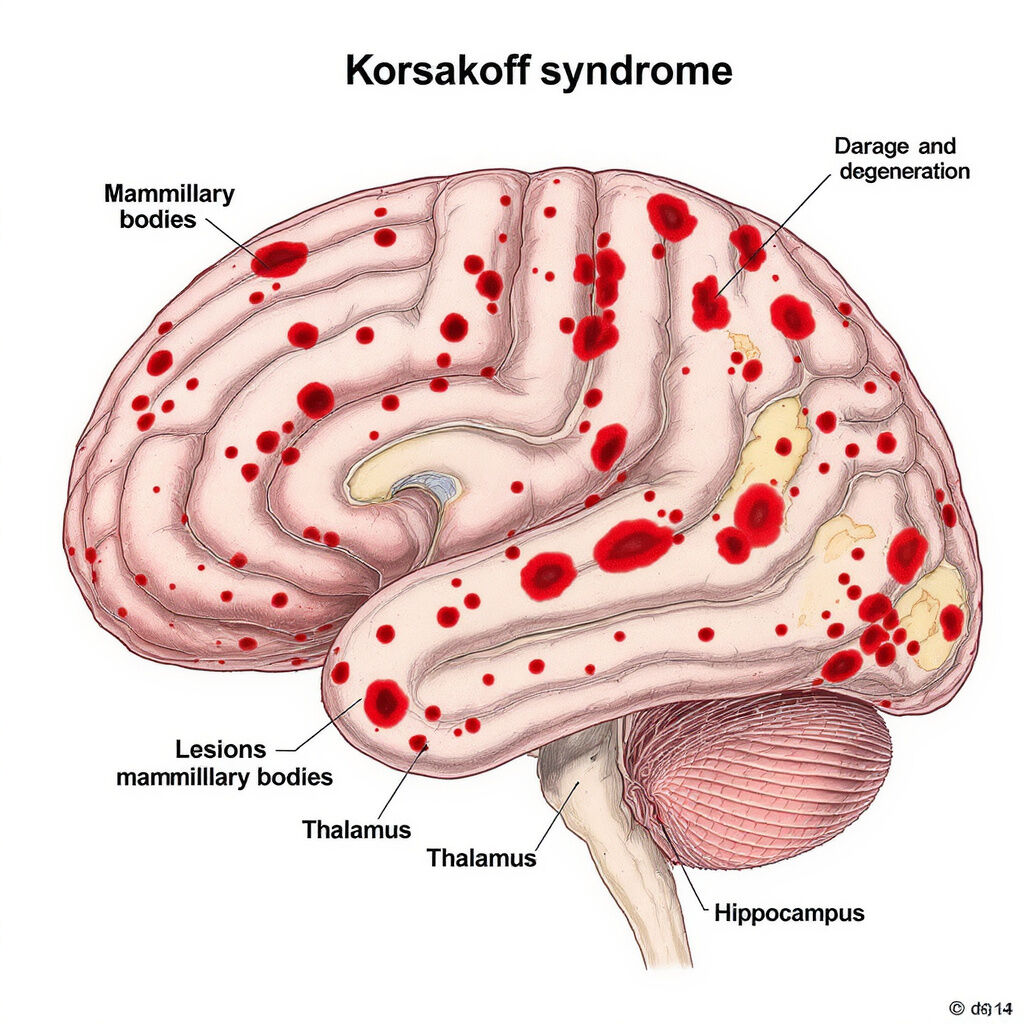
Zones cérébrales touchées et mécanismes des troubles cognitifs
Ce syndrome compromet particulièrement les régions du cerveau impliquées dans la mémoire et le traitement des informations. Les lésions affectent surtout :
Les corps mamillaires : jouent un rôle clé dans la consolidation des souvenirs.
Le thalamus : impliqué dans le relais des signaux et la gestion cognitive.
Les systèmes limbique et hypothalamique : essentiels à la mémoire et aux émotions.
La carence en vitamine B1 entraîne une mauvaise utilisation du glucose par le système nerveux, provoquant ainsi des dégâts et des altérations des voies neuronales. Ces lésions entraînent des troubles cognitifs, dont une amnésie sévère, une confusion et une désorientation fréquente. La fabulation, ou confabulation, est une caractéristique : les patients inventent des souvenirs pour combler les vides, sans en avoir conscience.
Ce tableau illustre le mécanisme des troubles :
Fonction cérébrale | Conséquences des lésions |
|---|---|
Mémoire à court terme | Incapacité à retenir de nouvelles informations (amnésie antérograde) |
Mémoire autobiographique | Troubles dans le rappel des événements personnels passés |
Orientation spatiale et temporelle | Désorientation fréquente dans le temps et l’espace |
En résumé, ce syndrome porte atteinte à la capacité du cerveau à gérer et restituer ses souvenirs, avec un impact conséquent sur la vie quotidienne des patients.
Causes, facteurs de risque et épidémiologie du syndrome de Korsakoff
L’étiologie principale du syndrome de Korsakoff est l’alcoolisme chronique. L’alcool perturbe l’absorption intestinale de la thiamine, réduit sa conversion active et dégrade les réserves corporelles. Ce mécanisme aboutit à une carence de cette vitamine essentielle au métabolisme cérébral. Sans un apport suffisant, le cerveau ne peut plus produire l’énergie nécessaire à son bon fonctionnement, provoquant des lésions progressives.
Les conséquences de la consommation excessive d’alcool incluent :
Diminution de l’appétit et dénutrition.
Altération de l’absorption intestinale des vitamines.
Augmentation des besoins en thiamine du fait du métabolisme perturbé.
Ces facteurs favorisent le développement d’un tableau de carence sévère, déclenchant le syndrome de Korsakoff. L’alcool, lorsqu’il est consommé en excès et sur une longue durée, agit donc comme un facteur aggravant majeur du risque neurologique.
Autres causes : malnutrition, troubles digestifs et pathologies associées
Au-delà de l’alcoolisme, des situations de malnutrition prolongée ou des carences alimentaires sévères peuvent être à l’origine du syndrome en compromettant sérieusement l’apport en vitamine B1. Parmi les autres causes identifiées, on compte :
Interventions chirurgicales lourdes comme la chirurgie bariatrique, qui perturbe l’absorption intestinale.
Maladies digestives inflammatoires (ex : maladie de Crohn) affectant l’absorption des vitamines.
Pathologies psychiatriques associées à un isolement alimentaire.
Carences dues à des régimes déséquilibrés.
Ces situations, quoique moins fréquentes que l’alcoolisme, appellent une vigilance particulière chez les patients à risque afin d’éviter les séquelles neurologiques.
Chiffres récents, populations à risque et tendances épidémiologiques en France
En France, les données les plus récentes estiment que le syndrome de Korsakoff touche quelques milliers de personnes chaque année, avec une prévalence difficile à cerner à cause de la sous-diagnostic. Le syndrome s’observe principalement chez :
Les hommes âgés de 40 à 60 ans, reflet de la surreprésentation masculine dans les consommations excessives d’alcool.
Les patients avec antécédents d’encéphalopathie de Wernicke non traitée.
Les populations en situation de dénutrition ou de précarité alimentaire.
Selon les rapports actuels, la fréquence du syndrome de Wernicke-Korsakoff est estimée entre 0,4 et 2 % de la population générale, avec une augmentation légère constatée liée à l’évolution des habitudes d’alcool au niveau mondial.
Population | Taux estimé (en %) | Caractéristiques principales |
|---|---|---|
Hommes 40-60 ans | 1,5 – 2% | Consommation chronique d’alcool |
Femmes | 0,4 – 0,7% | Plus faible mais vulnérabilité similaire |
Personnes en situation de précarité | Variable | Malnutrition, difficultés d’accès aux soins |
En synthèse, le syndrome de Korsakoff affecte principalement des populations fragiles, pour lesquelles la prévention et l’aide médicale précoce sont autant d’enjeux essentiels afin de limiter la gravité du pronostic.
Reconnaître les symptômes du syndrome de Korsakoff et poser un diagnostic précoce
Les symptômes du syndrome de Korsakoff se manifestent avant tout par une atteinte sévère de la mémoire, particulièrement :
Amnésie antérograde : incapacité à enregistrer de nouveaux souvenirs.
Conservation relative des souvenirs anciens (jusqu’à quelques années, puis déclin progressif).
Confusion dans l’orientation temporelle et spatiale.
Les proches peuvent remarquer une répétition incessante des questions, un oubli immédiat des conversations ou des évènements récents. La perte des repères temporels est aussi un signe d’alerte. Ces troubles de mémoire conduisent souvent à une altération significative de l’autonomie.
Confabulation, désorientation : comprendre les symptômes spécifiques
Un autre symptôme marquant est la fabulation, une forme d’invention inconsciente de souvenirs visant à compenser l’absence de mémoire. Cette tendance rend parfois le diagnostic difficile, car le patient peut sembler inventer des histoires pour masquer ses lacunes. La désorientation peut également être profonde et perturber la vie sociale et familiale.
Confabulation : création spontanée et involontaire de souvenirs faux.
Désorientation dans le temps et l’espace.
Apparence souvent d’apathie ou de passivité due aux troubles cognitifs.
Ces manifestations spécifiques doivent inciter les proches et les professionnels à un diagnostic rapide et une évaluation multidisciplinaire.
Parcours diagnostic : examens cliniques, neuropsychologiques et imagerie
Le diagnostic repose sur une évaluation clinique complète, incluant :
Examen neurologique et bilans biologiques (dosage de la thiamine et autres vitamines).
Tests neuropsychologiques standardisés visant à évaluer les fonctions mnésiques et exécutives.
Imagerie cérébrale (IRM) pour visualiser les lésions typiques au niveau des corps mamillaires et du thalamus.
Le bilan doit être multidisciplinaire pour différencier ce syndrome d’autres causes de démence ou troubles cognitifs, comme la maladie d’Alzheimer. Un diagnostic rapide, inspiré des recommandations françaises et internationales, améliore les chances de stabilisation et d’une prise en charge adaptée.
Prise en charge : traitements, innovations et accompagnement au quotidien
Le pilier du traitement reste la correction rapide et prolongée de la carence en vitamine B1 par des injections intraveineuses ou intramusculaires de thiamine. Une supplémentation orale peut ensuite être prescrite. Le sevrage alcoolique est capital pour éviter toute aggravation, mais cette étape peut s’avérer complexe en fonction du contexte psychosocial.
Cependant, si la carence est traitée dans la phase aiguë, les lésions cérébrales et les troubles de la mémoire peuvent être limités ou réversibles. Au stade chronique, le traitement est essentiellement symptomatique et centré sur le maintien des fonctions cérébrales restantes.
Injection immédiate de thiamine à forte dose.
Sevrage alcoolique progressif et suivi médical.
Correction des carences alimentaires.
Surveillance étroite des complications (dénutrition, infections).
Thérapies non pharmacologiques : rééducation cognitive et accompagnement multidisciplinaire
La prise en charge inclut un volet rééducatif crucial. Des séances de rééducation cognitive visent à stimuler les capacités mnésiques résiduelles par des stratégies compensatoires. Cette approche inclut aussi :
Aide à l’organisation et à la structuration des tâches quotidiennes.
Techniques pour stimuler la mémoire via des indices ou supports physiques (carnet, smartphone).
Accompagnement psychologique et soutien à l’entourage.
Suivi régulier par des équipes pluridisciplinaires (neurologues, ergothérapeutes, psychologues).
Ce processus de réadaptation patient-famille est essentiel pour améliorer la qualité de vie et préserver l’autonomie le plus longtemps possible.
Innovations et dispositifs : stimulation cérébrale profonde, outils numériques et réalité virtuelle
La recherche inclut des pistes prometteuses, notamment :
Stimulation cérébrale profonde : utilisée en neurologie pour favoriser la récupération des fonctions neurologiques, encore en phase expérimentale pour ce syndrome.
Outils numériques : applications mobiles et dispositifs connectés pour aider à la mémoire et à la routine.
Réalité virtuelle : programmes de rééducation immersive pour stimuler la mémoire dans un environnement contrôlé.
Ces innovations complètent les approches traditionnelles, offrant un avenir plus favorable face à ce trouble sévère. Des essais cliniques en cours en Europe évaluent leur efficacité, notamment sur la plasticité cérébrale.
Prévention, accompagnement des aidants et ressources pour faire face au syndrome de Korsakoff
Stratégies de prévention : alimentation équilibrée et réduction des facteurs de risque
La prévention repose sur l’identification et la réduction des facteurs de risque, notamment l’alcoolisme chronique, mais aussi la promotion d’une alimentation équilibrée riche en vitamine B1. Les recommandations actuelles comprennent :
Modération voire arrêt de la consommation d’alcool.
Suivi nutritionnel spécifique en cas de malnutrition ou troubles digestifs.
Supplémentations adaptées dans les populations à risque (personnes âgées, malades chroniques).
Actions de sensibilisation et formation des professionnels de santé.
Le recours à des campagnes d’information et à des relais territoriaux est essentiel pour limiter l’incidence du syndrome et améliorer le pronostic global.
Conseils pour les proches : soutien, communication et adaptation à la vie quotidienne
L’impact du syndrome de Korsakoff sur la vie familiale est considérable. Les proches doivent apprendre à gérer :
La communication face aux troubles de mémoire et aux confabulations.
L’organisation quotidienne avec des repères sécurisants.
Le maintien de l’autonomie par des aides adaptées.
La prise en compte de la fatigue psychique et émotionnelle liée à l’accompagnement.
Le rôle des aidants est majeur et nécessite souvent un soutien extérieur. Adopter une attitude patiente, comprendre l’aspect involontaire des oublis, et créer un environnement rassurant sont des clés. La communauté et les échanges avec d’autres familles facilitent également cette adaptation.
Plateformes, associations et aides disponibles pour patients et familles
Les patients et leurs proches peuvent se tourner vers des ressources précieuses pour un accompagnement complet :
Groupes de soutien locaux et forums en ligne permettant l’échange d’expériences.
Structures spécialisées en addictologie et neurologie pour un suivi personnalisé.
Services sociaux et aides à domicile pour soutenir les familles.
Ces réseaux améliorent la prise en main des difficultés et favorisent un suivi médical et psycho-social adapté à chaque situation, au plus près des besoins des patients.
Quelles sont les principales causes du syndrome de Korsakoff ?
Le syndrome de Korsakoff est essentiellement causé par une carence en vitamine B1 (thiamine) souvent liée à un alcoolisme chronique. Cela peut aussi résulter de:
Malnutrition sévère
Chirurgies digestives
Maladies affectant l’absorption intestinale
Carences alimentaires prolongées
Comment différencier le syndrome de Korsakoff de l’encéphalopathie de Wernicke ?
L’encéphalopathie de Wernicke est un état aigu, potentiellement réversible, marqué par une confusion, des troubles oculaires et une ataxie. Le syndrome de Korsakoff, en revanche, est chronique, avec une amnésie antérograde profonde et des lésions cérébrales permanentes. Ces deux syndromes forment un continuum appelé syndrome de Wernicke-Korsakoff.
Quels sont les traitements disponibles pour le syndrome de Korsakoff ?
Le traitement repose sur :
La supplémentation urgente en vitamine B1 (thiamine)
Le sevrage complet de l’alcool
La rééducation cognitive pour stimuler la mémoire restante
Un accompagnement multidisciplinaire incluant psychologues, neuropsychologues et ergothérapeutes
Des innovations comme la stimulation cérébrale profonde ou la réalité virtuelle en phase expérimentale
Comment les proches peuvent-ils accompagner un patient atteint de ce syndrome ?
Le soutien des proches est crucial. Ils doivent adopter :
Une communication adaptée, patiente et bienveillante
Une organisation quotidienne avec repères clairs et sécurisants
Un accompagnement dans les activités de vie courante
Une vigilance face aux risques associés comme la dénutrition ou la dépression
Le plus important est d’assurer un cadre rassurant tout en stimulant l’autonomie autant que possible.